BIOMARKERS E DEMENZA-PROF.RE ANTONIO LERA
Redazione-La conoscenza dei meccanismi patogenetici della Malattia di Alzheimer (DA) ha fatto molti progressi con sviluppo di nuove strategie terapeutiche, alcune prossime all’applicazione clinica. Fondamentale appare in tal senso, la concettualizzazione di DA prodromica e DA preclinica per lo studio di nuove molecole, impiegabili nella fase precoce della malattia. La condizione eterogenea di MCI, comprende forme che evolvono verso una demenza (DA o tipo più comune, 40-60% dei casi) sia forme non evolutive (circa il 20%). Al fine d’identificare i casi di MCI che convertiranno in DA, vi sono molti Biomarkers, utili anche per valutare il decadimento cognitivo nella Malattia di Alzheimer (AD) oltre che a facilitare la distinsione tra DA ‘fisiopatologica’ (DA- P) e DA ‘clinica’ (DA-C). Il tempo di latenza tra la comparsa di DA-P e DA-C varia tra individui (fattori genetici, vascolari, ambientali) fra i 7 ed i 10 anni. Ad esempio si può dedurre con grande accuratezza l’accumulo di placche amiloidi nel cervello attraverso un semplice esame del sangue che individua tre specifici sottotipi di proteina amiloide (beta 38, beta 40 e beta 42). I livelli nel sangue di proteina amiloide beta 42 rispetto a beta 40 sono risultati essere inferiori del 10/15%.

Ciò porta a credere che le placche amiloidi siano costituite principalmente di beta 42, che viene depositata nel cervello prima di spostarsi nel flusso sanguigno. Nonostante abbiamo a disposizione criteri di consenso validi, nel
10-40% dei casi la DA è mal diagnosticata. La valutazione diagnostica integrata dei 3 BIOMARKERS nel CSF, associata alla clinica del paziente, può incrementare la sensibilità e la specificità della diagnosi e aiutare il clinico ad individuare quali soggetti affetti da deficit cognitivi e da alterazioni neurologiche evolveranno verso DA o altre forme di DEMENZA.
I marcatori proteici: -amiloide (1-42), Proteina tau e tau fosforilata sono utili nella diagnosi differenziale delle demenze nello stadio precoce di malattia; la loro determinazione combinata nel liquor cerebrospinale (CSF) aiuta a discriminare soggetti sani da pazienti con AD o altre forme di demenza (demenza con corpi di Lewy, demenza vascolare, demenza frontotemporale). La diminuita concentrazione di -amiloide (1-42), è correlata al processo di deposizione nelle placche cerebrali. Livelli normali di essa si osservano in individui sani non affetti da demenza e in soggetti affetti da patologie neurodegenerative legate all’invecchiamento o alla depressione. Per quanto riguarda invece la Proteina Tau (fosfoproteina associata ai microtubuli localizzata prevalentemente nell’assone neuronale, presente in 6 isoforme di peso molecolare diverso, caratterizzata da 30 potenziali siti di fosforilazione, con la funzione di favorire l’assemblaggio e la stabilità dei microtubuli consentendo il trasporto lungo l’assone), gli intrecci di neurofibrille presenti in soggetti affetti da AD sono costituiti da proteina Tau iperfosforilata; in questo stato la molecola presenta una ridotta capacità di legarsi ai microtubuli e ne riduce la stabilità ostacolandone la funzione. Livelli elevati di Tau nel CSF riflettono l’entità del danno neuronale: si evidenziano in soggetti affetti da infarto cerebrale, morbo di Creutzfeld-Jakob e in soggetti affetti da AD.

La p-Tau o Tau iperfosforilata, non è soltanto un marker di danno neuronale, ma poiché riflette lo stato di fosforilazione di Tau nei soggetti affetti da AD fornisce informazioni sulla progressione della degenerazione neurofibrillare.
Livelli normali di p-Tau si trovano in soggetti affetti da depressione, infarto cerebrale, morbo di Parkinson e demenze di origine vascolare, frontotemporale, a corpi di Lewy. Livelli normali o leggermente aumentati sono stati riscontrati in soggetti affetti da morbo di Creutzfeld-Jakob, mentre un aumento marcato è stato evidenziato in soggetti affetti da AD. Livelli normali di questo marcatore si sono invece riscontrati in soggetti affetti da depressione, demenza alcolica, morbo di Parkinson. La valutazione relativa a tali biomarkers, si effettua mediante Test ELISA (INNOGENETICS, CE approved, IVD) su campioni di CSF congelati a -80°C. e consente una refertazione in 20 giorni.
INTERVALLI DI RIFERIMENTO dei Biomarkers nel liquor: CSF-Tau <300 ng/L 21-50 anni
<450 ng/L 51-70 anni
<500 ng/L > 70 anni (71-93)
-amiloide (1-42) >500 ng/L età indipendente
p-Tau <61 pg/mL(ng/L) età indipendente
Altro metodo non invasivo predittivo, attualmente a disposizione per rilevare la presenza di placche amiloidi nel cervello è la PET (tomografia a emissione di positroni). A tal riguardo abbiamo due promettenti biomarker di cui il primo è il flutemetamolo F18 tracciante della beta-amiloide ed il secondo 18F- AV1451, per rilevare i grovigli neurofibrillare per indagare l’estensione e il ruolo della proteina tau. Il flutemetamolo F18, tracciante della beta-amiloide misuratore dello stato della beta-amiloide e di conseguenza della neuro degenerazione (valutata come perdita di volume dell’ippocampo) faciliterebbe la valutazione tramite PET della progressione del decadimento cognitivo lieve di tipo amnesico (aMCI) a M. Alzheimer (una scansione beta-amiloide positiva, si associa a un aumento del rischio di progressione verso la demenza di 2,51 volte a 36 mesi), Ciò appare assai importante sul piano diagnostico differenziale, poiché rispetto ai pazienti che non avevano evidenza di Alzheimer, quelli con scansioni PET ‘normali’ che continuavano a progredire verso la demenza, tendevano a mostrare un più elevato grado di malattia cerebrovascolare. Il secondo ligando 18F-AV1451, faciliterebbe la valutazione tramite PET dello stato dei grovigli neurofibrillari nel decadimento cognitivo vascolare subcorticale, indagando l’estensione e il ruolo della proteina tau Nei pazienti con compromissione cognitiva vascolare subcorticale l’uptake di AV1451 nelle aree temporali risulta superiore rispetto ai controlli, con positività della beta-amiloide indipendentemente associata
all’aumento dell’uptake di AV1451 nella regione temporale mediale, mentre la malattia dei piccoli vasi cerebrali era indipendentemente associata a un aumento dell’assorbimento nelle regioni temporali inferiori in pazienti con compromissione cognitiva vascolare subcorticale. L’aumento dell’uptake di AV1451 in tali regioni cerebrali indicate si correla ad un peggioramento clinico rispetto in particolare alle abilità linguistiche ed alla funzionalità cognitiva.
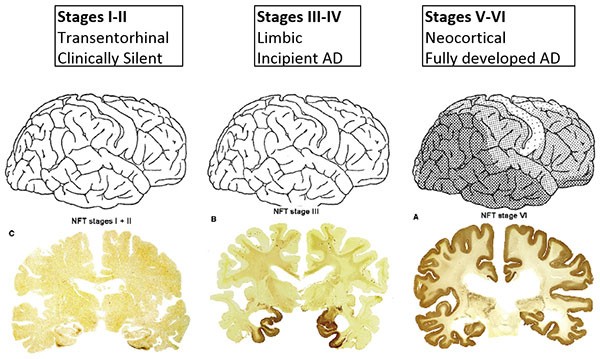
Per concludere, i BIOMARKERS appaiono sempre più importanti in rapporto all’essenzialità di diagnosticare la malattia precocemente, nella fase definita MCI (Mild Cognitive Impairment), per iniziare a trattare il Soggetto prima della comparsa di danni cerebrali irreversibili, causa di un
grave e progressivo stato di disabilità.



